WAS IST DAS?
Die nuklearmedizinische Bildgebung, auch als nuklearmedizinischer Scan oder molekulare Bildgebung bezeichnet, ist ein Verfahren, das detaillierte Bilder von chemischen oder biologischen Prozessen im Körper liefert und der diagnostischen Beurteilung einer Erkrankung dient. 1,2
Bei nuklearmedizinischen Bildgebungsverfahren werden Radionuklide oder Radiopharmaka (bei der diagnostischen Bildgebung manchmal auch Radiotracer genannt) verwendet, die sich in einem bestimmten Teil des Körpers anreichern und an dieser Stelle Strahlung abgeben. Die Strahlung wird von speziellen Kameras erfasst, in elektrische Signale umgewandelt und von Computern registriert, um daraus Bilder entstehen zu lassen.1,2
Die nuklearmedizinische Bildgebung unterscheidet sich von anderen Formen der Bildgebung wie dem Röntgen, der Computertomografie (CT) oder der Magnetresonanztomografie (MRT), die die Struktur oder Anatomie des Körpers zeigen.2
RÖNTGEN
Röntgenstrahlen verwenden elektromagnetische Strahlung, zählen aber nicht zum Teilgebiet Nuklearmedizin.3
CT-SCANS
Bei CT-Scans umkreist und durchdringt ein schmaler Röntgenstrahl einen Teil des Körpers und liefert eine Serie an Bildern, die den Körper aus verschiedenen Winkeln zeigen. Der Computer errechnet aus den aufgenommenen Einzelbildern ein Querschnittsbild.4
MRT-SCANS
Bei MRT-Scans werden Bilder des menschlichen Körpers mithilfe eines großen Magneten und Radiowellen erzeugt. So können detaillierte Querschnittsbilder der inneren Organe sowie Sequenzen unterschiedlicher Gewebe dargestellt werden.5
WIE FUNKTIONIERT DAS?
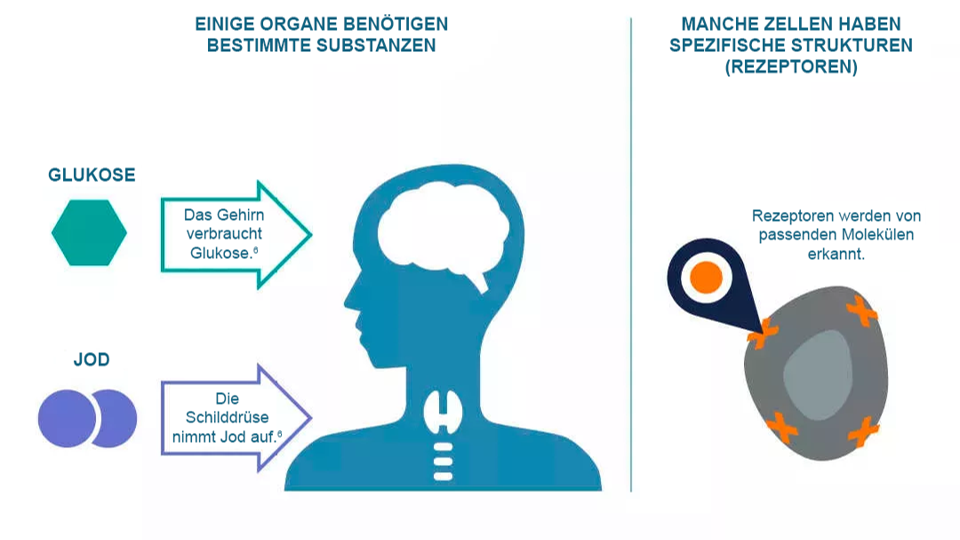
In der nuklearmedizinischen Bildgebung wird ein Radiopharmakon aufgrund seiner Fähigkeit ausgewählt, sich in einem gewünschten Bereich im Körper gezielt anzureichern.
Ein Radiopharmakon kann entweder auf natürliche Weise vom jeweiligen Organ oder Gewebe aufgenommen werden oder so aufgebaut sein, dass es bestimmten Zellstrukturen (Rezeptoren) erkennt und sich daran bindet.1
Jede Zelle und jedes Organ des Körpers benötigt unterschiedliche Substanzen und Energiequellen, um zu funktionieren.6 Tritt eine Krankheit auf, so verändern sich die chemischen Prozesse innerhalb der Zellen.2 Auf Grundlage dieses Wissens haben Wissenschaftler*innen Radiopharmaka entwickelt, die aus einem Radionuklid und einem verknüpften Trägermolekül bestehen. Das Radiopharmakon gelangt im Körper zu dem jeweiligen Organ oder Gewebe und kann dort die gestörten chemischen Prozesse sichtbar machen.2,6
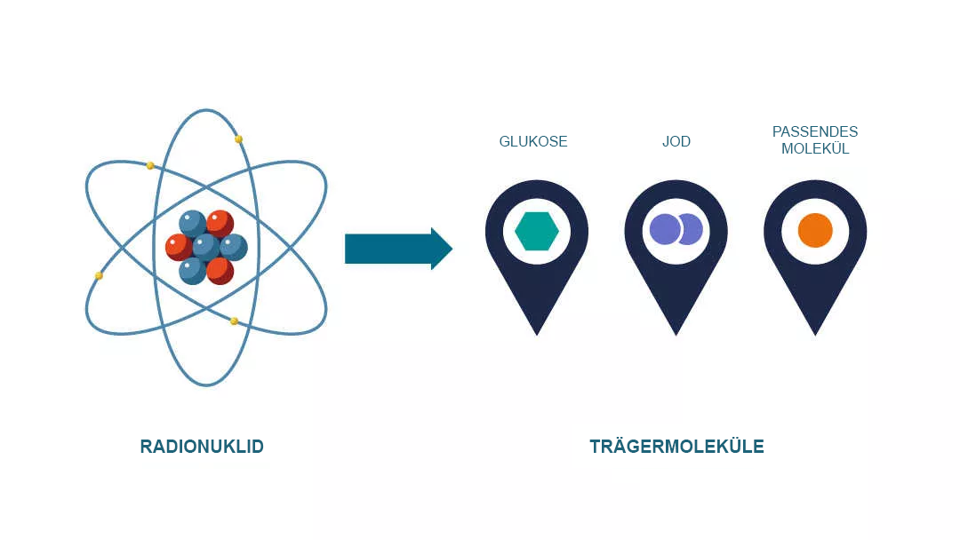
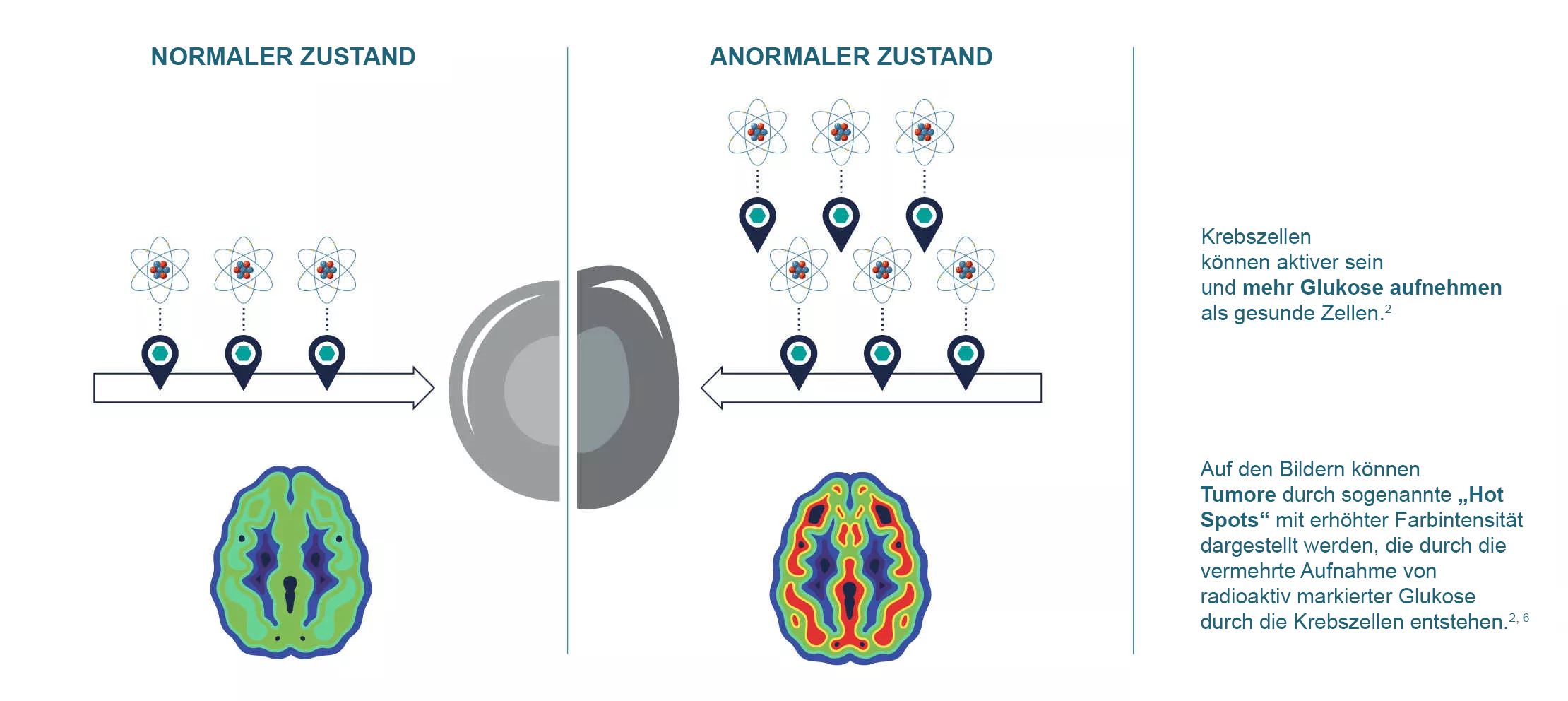
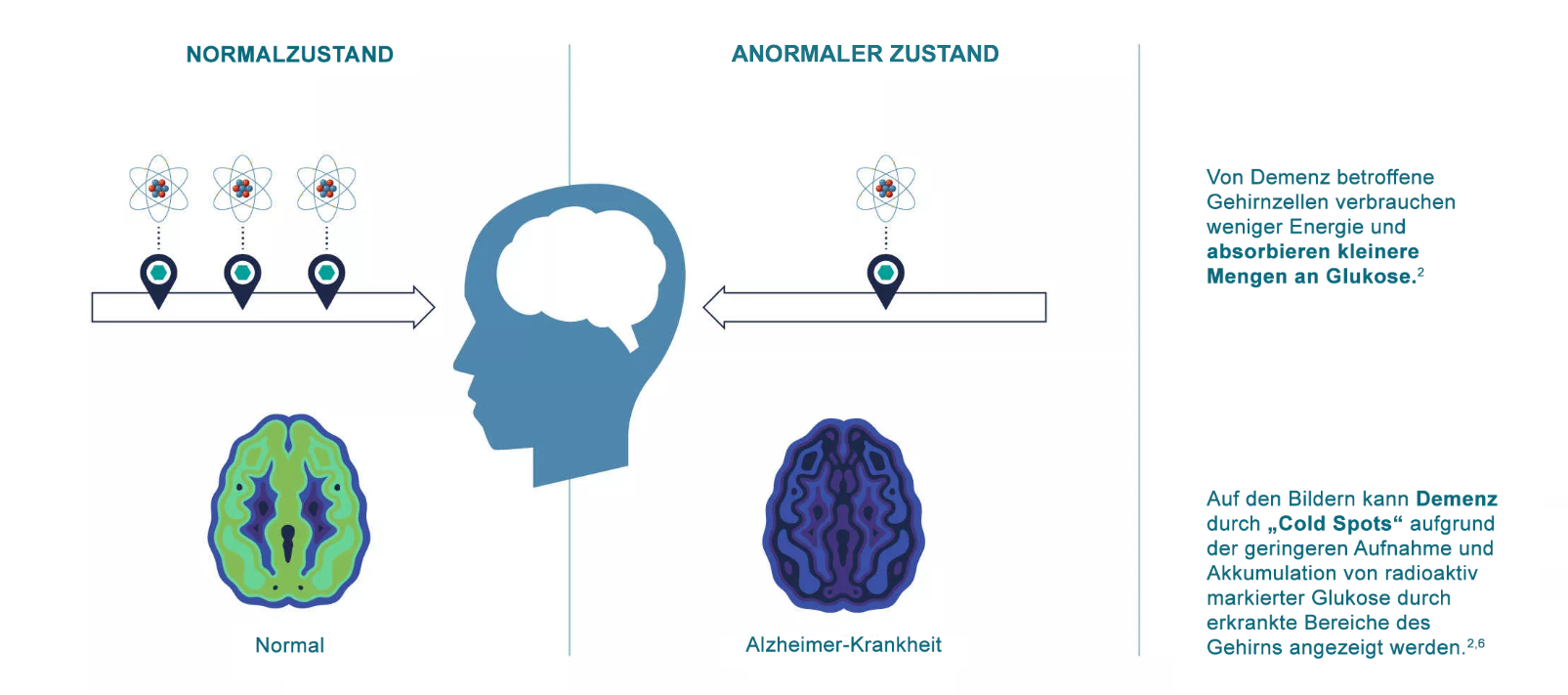
Krebszellen brauchen beispielsweise als Energiequelle viel Glukose (eine Form von Zucker) und können möglicherweise aktiver sein und mehr Glukose aufnehmen als gesundes Gewebe. Auch Gehirnzellen benötigen Glukose. Sind Gehirnzellen jedoch von Demenz betroffen, verbrauchen sie weniger Energie und nehmen geringere Mengen Glukose auf.1,2 Das Verteilungsmuster eines Radiopharmakons im Körper, das die Aufnahme der Glukose abbildet, liefert also Informationen darüber, ob sich das dargestellte Organ oder Gewebe normal verhält oder nicht.2
Beispiel 1: Bildgebung bei Krebs
Beispiel 2: Bildgebung bei Demenz
Ablauf der nuklearmedizinischen Bildgebung:
- Das Radiopharmakon wird dem*der Patient*in verabreicht (durch Injektion, Schlucken oder einen Katheter).2,6,7
- Das Radiopharmakon gelangt zu bestimmten Zelltypen oder dem Zielorgan, indem es an spezielle Zielstrukturen (Rezeptoren) auf der Zelloberfläche bindet oder sich dort anreichert.2,6
- Diagnostische Verfahren in der Nuklearmedizin nutzen typischerweise Radiopharmaka, die Gammastrahlen abgeben.6
- Spezielle Kameras erfassen die abgegebenen radioaktiven Strahlen aus verschiedenen Winkeln.2
- Die gemessene Strahlung wird dann von einem Computer verarbeitet, um 2D- oder 3D-Bilder zu erstellen. Die Bilder zeigen, wohin das Radiopharmakon im Körper gewandert ist und wo es sich angereichert hat.2,6

WANN WIRD SIE EINGESETZT?
Die nuklearmedizinische Bildgebung hilft Ärzt*innen bei der Diagnose, Beurteilung und Überwachung des Verlaufs und der Behandlung verschiedener Erkrankungen.2
Die nuklearmedizinische Bildgebung kann Ärzt*innen bestimmte Informationen liefern, die durch andere Methoden nicht so einfach bereitgestellt werden können.2
DIAGNOSE
Nuklearmedizinische Scans helfen Ärzt*innen, Krankheiten zu diagnostizieren und ihre Lage und Ausbreitung im Körper zu bestimmen. Dies möglicherweise schon, bevor Beschwerden (Symptome) auftreten, oder vor anderen diagnostischen Tests, wie z. B. Blut- oder Urinuntersuchungen, die chemische Veränderungen erkennen können.2
BEWERTUNG ODER STAGING
Mithilfe von nuklearmedizinischen Untersuchungen können Ärzt*innen das Ausmaß oder den Schweregrad einer Krankheit bestimmen.2
PLANUNG DER BEHANDLUNG
Mit der nuklearmedizinischen Diagnostik kann man die individuellen Eigenschaften eines Tumors oder einer anderen Erkrankung bestimmen, sodass das Behandlungsteam einen personalisierten Behandlungsplan für die Patient*innen entwickeln kann.2
ÜBERWACHUNG VON BEHANDLUNG UND KRANKHEITSVERLAUF
Regelmäßige nuklearmedizinische Scans erlauben es dem Behandlungsteam, zu beurteilen, ob sich eine Erkrankung bessert, verschlechtert oder ob diese zurückgekehrt ist.2
Dadurch kann der*die Ärzt*in feststellen, ob die Behandlung anschlägt, und je nach Krankheitsverlauf eine rasche Anpassung der Therapie einleiten.2

Die nuklearmedizinische Bildgebung kann dem Behandlungsteam detaillierte Bilder von Stoffwechselprozessen und biologischen Funktionen im Körper liefern, während andere Bildgebungstechniken wie Röntgen, CT- oder MRT-Scans lediglich die Anatomie und Strukturen zeigen.2
NUKLEARMEDIZINISCHE BILDGEBUNG:
• Erkennt die Strahlung eines radioaktiven Arzneimittels (Radiopharmakon), das sich im Körper eines*einer Patient*in befindet8
• Weist eine Erkrankung auf Basis biologischer oder chemischer Veränderungen im Gewebe nach8
ANATOMISCHE ODER STRUKTURELLE BILDGEBUNGSVERFAHREN (z. B. RÖNTGEN UND CT-SCANS):
• Generieren Bilder mit Geräten, die Strahlung durch den Körper schicken8
• Weisen eine Erkrankung auf Basis von Veränderungen der Anatomie oder Struktur nach8
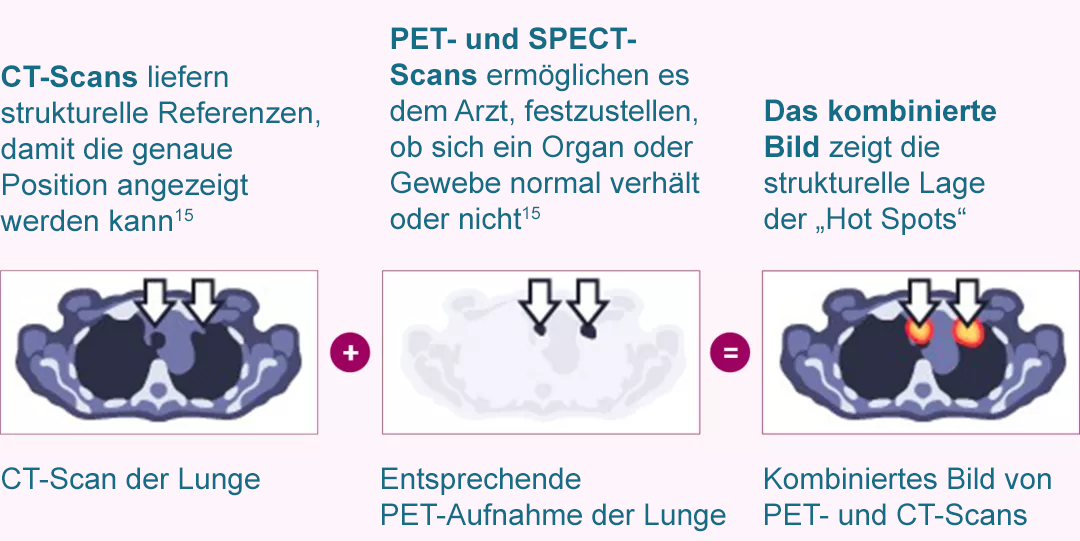
Das folgende Beispiel zeigt einen Tumor, der als sogenannter „Hot Spot“ in einem nuklearmedizinischen Scan (A) entdeckt wurde, während er hingegen in einem anatomischen Scan (B) nicht erkannt wurde.
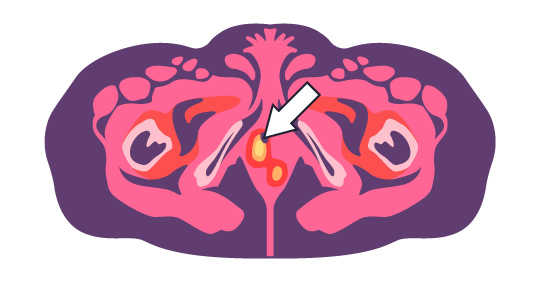
(A) Nuklearmedizinische Bildgebung zeigt einen möglichen Tumor in Form eines „Hot Spots“ (Pfeil)
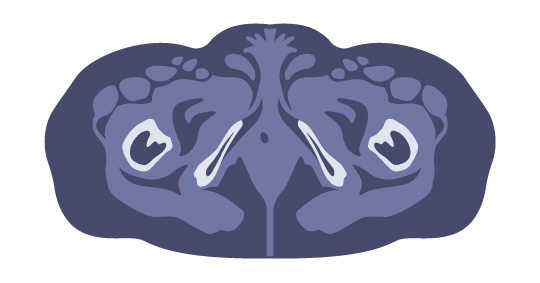
(B) CT-Scan ist negativ; ein Tumor ist nicht nachweisbar
Adaptiert nach Townsend DW. J Nucl Med. 2008;49(6):938-55.
WELCHE TECHNIKEN GIBT ES IN DER NUKLEARMEDIZINISCHEN BILDGEBUNG?
In der nuklearmedizinischen Bildgebung gibt es drei verschiedene Bildgebungstechniken. Jede dieser Bildgebungstechniken verwendet eine spezielle Kamera, welche die Gammastrahlung unterschiedlicher Radiopharmaka erkennt.9,10
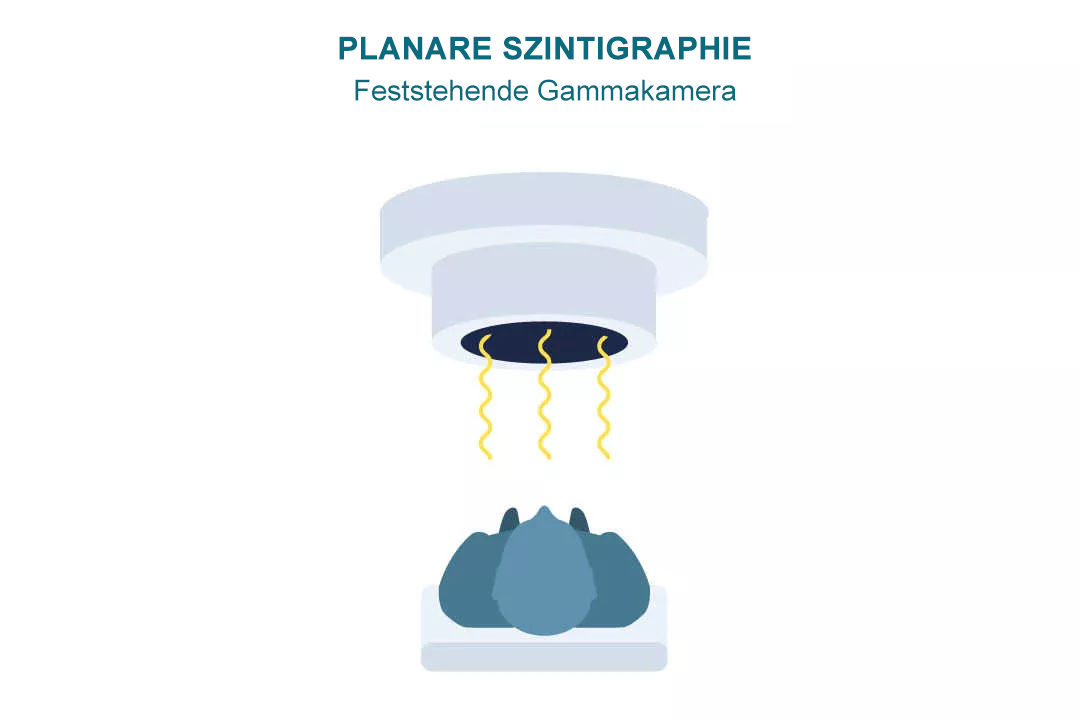
PLANARE SZINTIGRAFIE
Die planare Szintigrafie ist das einfachste Verfahren der nuklearen Bildgebung.9 Dabei wird die Verteilung der Gammastrahlen eines Radiopharmakons aus nur einer Perspektive oder einem Winkel gemessen und als 2D-Bild dargestellt.9
Diese Scans wenden Ärzt*innen hauptsächlich an, um den ganzen Körper auf Tumore allgemein und auf gestreute Tumore (Metastasen) zu untersuchen.9
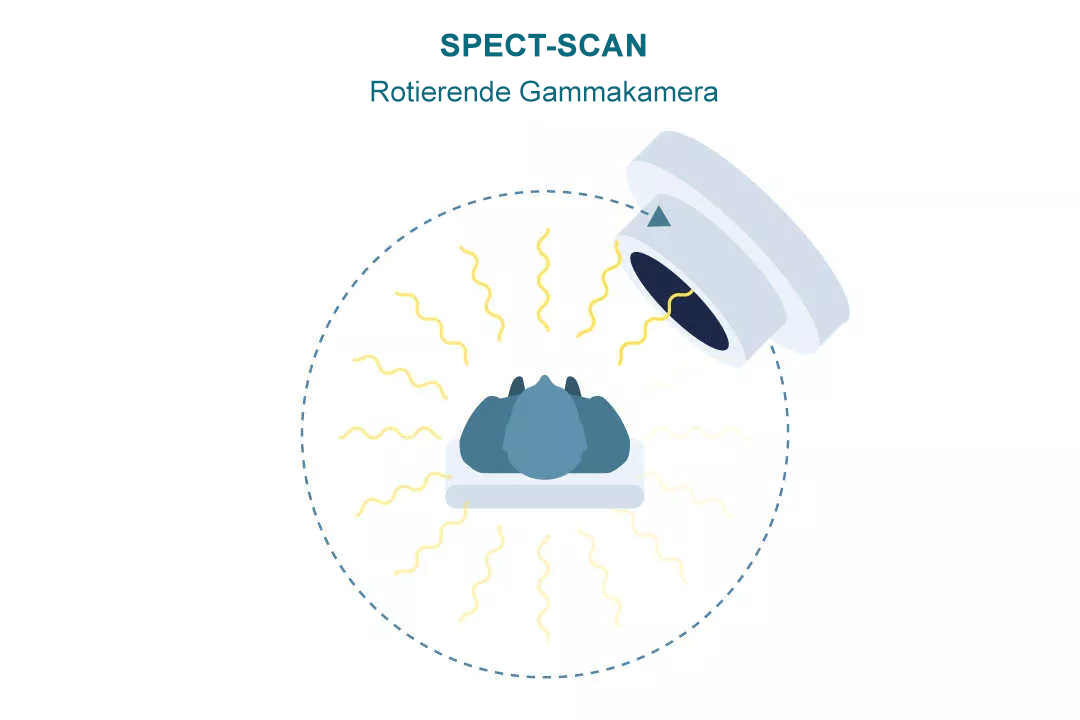
EINZELPHOTONEN-EMISSIONS-COMPUTERTOMOGRAFIE (SPECT)
Bei einem SPECT-Scan wird eine Kamera verwendet, die sich um den*die Patient*in dreht, um die vom Radiopharmakon abgegebenen Gammastrahlen zu erfassen und eine Reihe von 2D-Bildern zu erzeugen.9,10 Diese Bilder werden dann von einem Computer verarbeitet und in ein 3D-Bild des untersuchten Bereichs umgewandelt.2
Ein SPECT kann auch mit einem CT oder MRT kombiniert werden, um anatomische oder strukturelle Informationen zu ergänzen.2
Die SPECT-Bildgebung wird besonders häufig verwendet, um den Blutfluss durch die Koronararterien und das Herz bei einem Herzinfarkt oder einer Herzinsuffizienz darzustellen.9-11
Technetium-99m (Tc-99m) ist das häufigste Radionuklid, das in der planaren Szintigrafie und der SPECT verwendet wird. Es kann an diverse Trägermoleküle gebunden werden, um verschiedene Organe im Körper zu erreichen.9,10
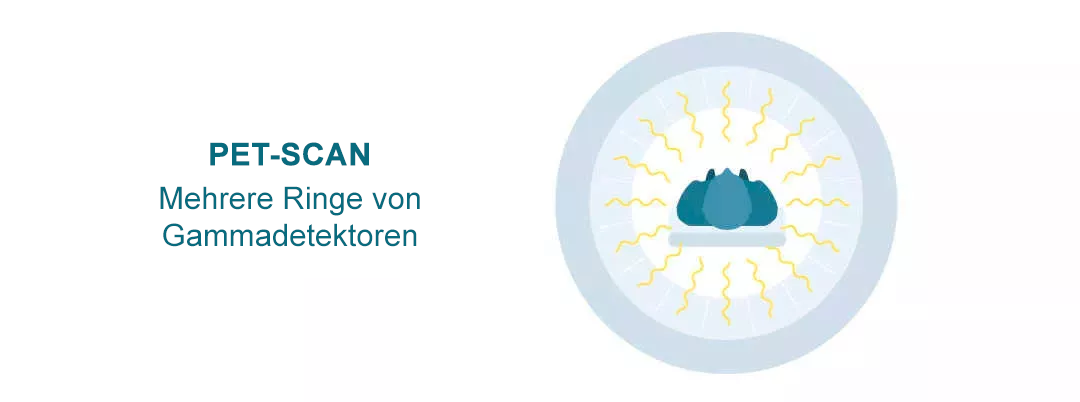
POSITRONEN-EMISSIONS-TOMOGRAFIE (PET)
Ein PET-Scanner ist ein großes Gerät mit einem runden, ringförmigen Loch in der Mitte. Es ähnelt einem CT- oder MRT-Gerät.1 Mehrere Detektor-Ringe innerhalb des Geräts erfassen die Strahlung, die das Radiopharmakon im Körper abgibt.1,10 Ein Computer verarbeitet die Informationen dann zu einem 3D-Bild, das zeigt, wo sich das Radiopharmakon im untersuchten Körperbereich anreichert.2
PET-Scans werden von Ärzt*innen verwendet, um Krebs, Gehirn- und Herzerkrankungen sowie andere Krankheiten zu erkennen.12
18F-Fluordesoxyglukose (18F-FDG), eine Kombination aus Zucker und dem Radionuklid Fluor-18,
ist eines der am häufigsten verwendeten Radiopharmaka in der PET-Bildgebung.2
Der radioaktive Zucker breitet sich im Körper wie regulärer Zucker aus und wird von Zellen mit erhöhtem Energiebedarf, z. B. von Krebszellen, vermehrt aufgenommen
Andere Radiopharmaka in der PET-Bildgebung nutzen weitere Radionuklide (z. B. Gallium-68), die mit Trägermolekülen verknüpft werden, welche an eine spezifische Struktur (Rezeptoren) auf der Zelloberfläche binden.13
Ärzt*innen verwenden häufig nuklearmedizinische Scans zusammen mit anderen anatomischen oder strukturellen Bildgebungsverfahren, um ein vollständigeres Bild zu erhalten.
CT-Scans, MRT-Scans oder Röntgenaufnahmen sind bildgebende Verfahren, die sehr detaillierte Bilder der Körperstruktur liefern können.2,14
Die sogenannten „kombinierten“ Bildgebungsverfahren, die mehr als eine bildgebende Methode umfassen, werden als PET/CT, PET/MRT oder SPECT/CT bezeichnet.
Adaptiert nach Griffeth LK. Proc (Bayl Univ Med Cent) 2005;18(4):321-30.
Mit der Entwicklung neuer Technologien und Diagnostika, von denen sich viele noch in der klinischen Erprobung befinden, versucht die nuklearmedizinische Bildgebung, die Patient*innenversorgung weiter zu verbessern.16
WIE LÄUFT DIE UNTERSUCHUNG AB?
In diesem Abschnitt finden Sie Antworten auf viele Fragen, die Sie möglicherweise haben, wenn bei Ihnen eine nuklearmedizinische Untersuchung durchgeführt werden soll.

1. WIE BEREITE ICH MICH AUF EINE NUKLEARMEDIZINISCHE UNTERSUCHUNG VOR?
Abhängig von der Art der geplanten Untersuchung gibt Ihnen Ihr Behandlungsteam detaillierte Hinweise, wie Sie sich vorbereiten können und was Sie vermeiden sollten. Wahrscheinlich gehören die folgenden Punkte dazu:
Was sollte ich vor der nuklearmedizinischen Untersuchung beachten?
• Legen Sie vor der Untersuchung Ihren Schmuck und alle anderen metallischen Gegenstände ab.1,14
• Möglicherweise dürfen Sie 2 bis 12 Stunden vor der Untersuchung nichts mehr essen oder trinken.14
• Eventuell müssen Sie vor der Untersuchung einige Medikamente (verschreibungspflichtige und rezeptfreie) weglassen.14
• Bitte wenden Sie sich bei Fragen an Ihr Behandlungsteam.
Kann ich einen Freund, eine Freundin oder ein Familienmitglied mitbringen?
• Je nach Einrichtung können Sie einen Freund, eine Freundin oder einen Verwandten mitbringen; diese Person darf sich jedoch während der Untersuchung nicht im selben Raum aufhalten. Kinder oder Schwangere sollten Sie nicht zur Untersuchung begleiten, um eine unnötige Strahlenbelastung zu vermeiden.
• Bitte fragen Sie Ihr Behandlungsteam, ob ein Freund, eine Freundin oder ein Familienmitglied zum Untersuchungstermin mitkommen kann.
Welche wichtigen Informationen sollten dem Behandlungsteam mitgegeben werden?
Betroffene sollten mitteilen, wenn sie:
• Medikamente einnehmen – auch rezeptfreie, Vitamine und pflanzliche Präparate;1,14
• Allergien haben;14
• in der Vergangenheit Probleme im Rahmen anderer nuklearmedizinischer Untersuchungen hatten;14
• ein implantiertes medizinisches Gerät wie einen Herzschrittmacher oder eine Prothese haben;17
• schwanger sind oder sein könnten oder wenn sie stillen;1,18
• an Klaustrophobie leiden oder Angst vor geschlossenen Räumen haben.1
2. WAS PASSIERT WÄHREND DER UNTERSUCHUNG?
Das passiert vor der nuklearmedizinischen Untersuchung (abhängig von der Art der Untersuchung, die durchgeführt wird):
• Das Radiopharmakon wird Ihnen einige Minuten bis einige Stunden oder sogar mehrere Tage vor der Untersuchung verabreicht.14
• Das radioaktive Arzneimittel kann in die Blutbahn gespritzt, geschluckt, als Gas inhaliert oder über einen Katheter zugeführt werden.1,7
• Die meisten Menschen haben nach der Verabreichung eines Radiopharmakons keine Schmerzen oder ungewöhnliche Beschwerden; manchmal können jedoch u. a. Schmerzen oder Schwellungen an der Einstichstelle auftreten.14
• Sie dürfen während des Scans Ihre eigene Kleidung tragen. Möglicherweise bekommen Sie alternativ einen Kittel zum Anziehen.1,14
• Sie werden gebeten, sich auf einen Tisch zu legen oder auf einen Stuhl zu setzen, der dem Scanner zugewandt ist.14
• Kleine Kinder müssen unter Umständen sanft gewickelt werden oder erhalten Medikamente, um sich zu entspannen.1
Das passiert während der nuklearmedizinischen Untersuchung:
• Die Kamera oder der Scanner kann sich entweder um Sie bewegen oder in einer Position verbleiben. In diesem Fall werden Sie darum gebeten, die Position zu wechseln, damit verschiedene Ansichten aufgenommen werden können.1,14
• Von der Untersuchung selbst werden Sie nichts spüren.17 Während die Kamera die Bilder aufnimmt, sollten Sie sich jedoch für kurze Zeit möglichst nicht bewegen, was eventuell etwas unangenehm sein kann.1,14
• Die Dauer einer Untersuchung ist je nach Art des bildgebenden Verfahrens sehr unterschiedlich. Die tatsächliche Untersuchungsdauer bei nuklearmedizinischen Verfahren kann zwischen 20 Minuten und mehreren Stunden liegen und sich in manchen Fällen über mehrere Tage erstrecken.1
• Möglicherweise werden Sie darum gebeten, zu warten, bis Ihre Bilder kontrolliert wurden. Je nach Qualität der Ergebnisse könnten dann weitere Aufnahmen erforderlich sein.1
3. WAS PASSIERT NACH DER UNTERSUCHUNG?
Kann den normalen Tätigkeiten wieder nachgegangen werden?
• Das Radiopharmakon wird auf natürliche Weise abgebaut und in den ersten Stunden oder Tagen nach der Untersuchung über den Urin ausgeschieden.1
• In vielen Fällen können kurz nach dem Eingriff normale Aktivitäten wieder aufgenommen werden. Die Option, nach Hause zu gehen oder zur Arbeit zu fahren, sollte ebenfalls rasch möglich sein.1 Die verabreichte Dosis an radioaktivem Arzneimittel ist in der Regel gering.18 Fragen Sie das Behandlungsteam nach besonderen Empfehlungen für das Radiopharmakon, das Sie erhalten haben.
Gibt es besondere Empfehlungen, die beachtet werden sollten?
Das Behandlungsteam sollte Ihnen alle notwendigen Anweisungen geben, bevor Sie die Einrichtung verlassen. Zu den allgemeinen Empfehlungen gehören:
• Häufiges Wassertrinken sowie regelmäßige Toilettengänge, um das Radiopharmakon aus dem Körper auszuspülen.1,14
• Abstand halten zu Kindern oder schwangeren Frauen nach der Untersuchung für eine bestimmte Zeit.14
• Eine Bescheinigung von dem*der behandelnden Ärzt*in einholen, sollte z. B. an einem Flughafen eine Sicherheitskontrolle passiert werden müssen. Die Geräte könnten möglicherweise sensibel auf die Reststrahlung im Körper reagieren.19
Wer macht die Nachuntersuchung?
• Ein*e untersuchende*r Ärzt*in wertet die Bilder aus und schickt in der Regel innerhalb weniger Tage einen Bericht an den*die überweisende*n Ärzt*in. Das Behandlungsteam wird die Untersuchungsergebnisse mit Ihnen besprechen.14
Wie bei allen medizinischen Eingriffen ist es wichtig, dass Patient*innen über den Test oder die Behandlung informiert werden, die sie erhalten, und dass sie der Untersuchung oder Behandlung zustimmen..
Bei Fragen oder Bedenken empfehlen wir, sich stets an den*die behandelnde*n Ärzt*in zu wenden!
WIE KÖNNEN SICH DIE ERGEBNISSE EINER BILDGEBENDEN UNTERSUCHUNG AUF DIE BEHANDLUNG AUSWIRKEN?
Durch die nuklearmedizinische Bildgebung können Ärzt*innen ihren Patient*innen einen individuellen Behandlungsplan aufstellen und diesen im Laufe der Zeit anpassen oder ändern, je nachdem wie sich die Krankheit entwickelt.

Die nuklearmedizinische Bildgebung hat das Potenzial, Krankheiten in früheren Stadien zu erkennen und dadurch eine frühzeitige Behandlung einzuleiten.1

Bei Krebserkrankungen zeigen nuklearmedizinische Aufnahmen die individuellen Eigenschaften eines Tumors. Anhand der Bilder kann die Tumormenge im Körper (die sogenannte Krankheitslast) gemessen oder beurteilt werden.10 Auf diese Weise kann ein spezifischer, auf die Krebserkrankung zugeschnittener Behandlungsplan erstellt werden.10

Die nuklearmedizinische Bildgebung ermöglicht es, den Verlauf einer Erkrankung zu überwachen. Im Fall von Krebs lässt sich beispielsweise erkennen, ob sich der Krebs ausgebreitet hat oder ob er auf die Behandlung anspricht. So kann der Behandlungsplan gegebenenfalls angepasst werden.1

Sollten sich Patient*innen bestimmten Behandlungen wie beispielsweise der operativen Entfernung von Metastasen unterziehen müssen, können nuklearmedizinische Scans zusätzliche Informationen liefern, um dem Behandlungsteam bei der Planung der Therapie zu helfen.1
WO SIND DIE GRENZEN DER NUKLEARMEDIZINISCHEN BILDGEBUNG UND WELCHE RISIKEN KÖNNEN DAMIT EINHERGEHEN?
So wichtig nuklearmedizinische Verfahren für die Diagnose und die Behandlungsüberwachung sind, haben auch diese ihre Grenzen und Risiken.
Nachfolgend sind einige Nachteile der nuklearmedizinischen Bildgebungsverfahren aufgeführt.
• Nuklearmedizinische Bildgebungsverfahren können zeitaufwendig sein. Je nach Untersuchung kann es mehrere Stunden bis Tage dauern, bis sich das Radiopharmakon im gewünschten Körperbereich ansammelt. Auch die Untersuchung selbst kann bis zu mehreren Stunden dauern.1
• Nuklearmedizinische Scans liefern selbst keine sehr detaillierten Bilder von Anatomie oder Struktur von Organen und Gewebe. Um die Diagnose zu verbessern, werden sie deshalb häufig in Kombination mit CT oder anderen anatomischen Bildgebungstechniken durchgeführt.6 Um Details in der Knochenstruktur besser darstellen zu können, werden gegebenenfalls im Anschluss Röntgenaufnahmen gemacht.14
• Die Geräte zur nuklearmedizinischen Bildgebung sind regional unterschiedlich verteilt. Die Verfügbarkeit der nuklearmedizinischen Ausstattung ist auf Kliniken mit entsprechender Lizenz und Infrastruktur beschränkt.20
Folgende Komplikationen bzw. Risiken können bei nuklearmedizinischen Untersuchungen auftreten.

Ausscheidung von Radiopharmaka
Nach einer nuklearmedizinischen Untersuchung können Patient*innen je nach verabreichtem Radiopharmakon über Stunden bis Tage kleine Mengen an Strahlung abgeben. Daher sollten sie sich beim Behandlungsteam erkundigen, wie sie die Strahlenbelastung der Menschen in ihrem Umfeld möglichst gering halten können.10

Strahlenbelastung
Bei einer nuklearmedizinischen Behandlung sind Patient*innen einer Strahlung ausgesetzt, die zu einer Langzeitbelastung durch Strahlung beiträgt.
Nuklearmediziner*innen, Medizinphysiker*innen und Techniker*innen sind dafür verantwortlich, die Strahlendosis für einzelne Patient*innen, Mitarbeitende und die Gesellschaft als Ganzes zu minimieren und gleichzeitig die erforderliche diagnostische Bildqualität zu erreichen. Dieses Konzept wird als „as low as reasonably achievable“ (ALARA) bezeichnet, also „so gering wie möglich, so viel wie nötig“.21

Schwangere und stillende Frauen
Frauen, die schwanger sind oder stillen, sollten dies dem*der untersuchenden Ärzt*in mitteilen, da Radiopharmaka das ungeborene Kind schädigen können.
Nicht zwingend notwendige nuklearmedizinische Untersuchungen sollten auf die Zeit nach einer Schwangerschaft verschoben werden.
Da geringe Mengen des Radiopharmakons in die Muttermilch übergehen können, sollte das Stillen je nach verwendetem Radiopharmakon für eine bestimmte Zeit pausiert werden22

Mögliche schädliche oder unerwünschte Wirkungen
Bei einigen Personen können u. a. Schmerzen oder Schwellungen an der Einstichstelle auftreten14
Es können allergische Reaktionen auf das Radiopharmakon auftreten.1,23
Bei Patient*innen mit Klaustrophobie (also Angst vor engen Räumen) können PET/CT-Untersuchungen Ängste auslösen.
Nuklearmedizinische Belastungsuntersuchungen des Herzens können aufgrund des Stresstests, der während der Untersuchung durchgeführt wird, zusätzliche Risiken bergen.24

Krankengeschichte
Die Verteilung eines Radiopharmakons im Körper kann durch aktuell eingenommene Medikamente und durch frühere diagnostische Untersuchungen (einschließlich Kontrastmittel und zuvor verwendete Radiopharmaka) beeinflusst werden.25
Das Behandlungsteam sollte stets über alle eingenommenen Medikamente, Allergien oder andere Erkrankungen sowie über alle anderen Behandlungen oder nuklearmedizinischen Untersuchungen, die durchgeführt wurden (z. B. im Rahmen einer Operation) informiert werden.
Wir empfehlen, alle potenziellen Risiken mit dem Behandlungsteam zu besprechen, und aufkommende Fragen vorab zu stellen.
Quellenangaben:
1. Radiological Society of North America (Radiologische Gesellschaft von Nordamerika). Allgemeines zur Nuklearmedizin. https://www.radiologyinfo.org/en/info.cfm?pg=gennuclear. Zugriff am 6. Juni 2020. 2. Society of Nuclear Medicine and Molecular Imaging (Gesellschaft für Nuklearmedizin und molekulare Bildgebung). Informationen zur Nuklearmedizin und zur molekularen Bildgebung. https://www.snmmi.org/Patients/About/content.aspx?ItemNumber=13294&navItemNumber=13295. Zugriff am 4. Juni 2020. 3. Medline Plus. Röntgenaufnahmen. https://medlineplus.gov/xrays.html. Zugriff am 4. Juli 2020. 4. WebMD. Was ist ein CT-Scan? https://www.webmd.com/cancer/what-is-a-ct-scan#1. Zugriff am 4. Juli 2020. 5. MedicalNewsToday. Wissenswertes MRI scans https://www.medicalnewstoday.com/articles/146309#what-is-an-mri-scan. Zugriff am 1. Juli 2020. 6. World Nuclear Association [Welt-Nuklearverband]. Radioisotopes in medicine. https://www.world-nuclear.org/information- library/non-power-nuclear-applications/radioisotopes-research/radioisotopes-in-medicine.aspx. Zugriff am 28. Mai 2020. 7. Fettich, J., Colarinha, P., Fischer, S., et al. Richtlinien für direkte Radionuklidzystografie bei Kindern. Eur J Nucl Med Mol Imaging 30 (5): B39-44. 8. Society of Nuclear Medicine and Molecular Imaging (Gesellschaft für Nuklearmedizin und molekulare Bildgebung). Die SNMMI und sichere/nützliche Einsatzbereiche für Strahlung. https://www.snmmi.org/ClinicalPractice/content.aspx?ItemNumber=4825. Zugriff am 24. September 2020. 9. Smith, N. B., und Webb, A. (Hgg.). Nuklearmedizin: Planare Szintigrafie, SPECT und PET/CT. In: Smith, N. B., und Webb, A. (Hgg.). Einführung in die medizinische Bildgebung: Physik, Technik und klinische Anwendungen. Cambridge-Texte in der Biomedizintechnik. Cambridge, UK: Cambridge University Press; 2010: 89-144. 10. Kramer-Marek, G., Capala. Die Rolle der Nuklearmedizin in der modernen Krebstherapie. J. Tumor Biol. 2012; 33: 629-640. 11. Society of Nuclear Medicine and Molecular Imaging (Gesellschaft für Nuklearmedizin und molekulare Bildgebung). Einzelphotonen-Emissionscomputertomografie (SPECT). http://www.snmmi.org/Patients/Procedures/Content.aspx?ItemNumber=13529&navItemNumber=13230. Zugriff am 6. Juni 2020. 12. Society of Nuclear Medicine and Molecular Imaging (Gesellschaft für Nuklearmedizin und molekulare Bildgebung). Informationsblatt: Was ist PET? http://www.snmmi.org/Patients/About/content.aspx?ItemNumber=5649&navItemNumber=13293. Zugriff am 1. Juni 2020. 13. Smith-Jones, P. M., Stolz, B., Bruns, C., et al. Gallium-67/Gallium-68-[DFO]-Octreotid – ein potenzielles Radiopharmakon für die PET-Bildgebung von somatostatinrezeptorpositiven Tumoren: Synthese und radioaktive Markierung in In-vitro- und vorbereitenden In-vivo-Studien. J Nucl Med. 1994; 35 (2): 317-325. 14. American Cancer Society (Amerikanische Krebsgesellschaft). Nuklearmedizinische Untersuchungen bei Krebserkrankungen. https://www.cancer.org/treatment/understanding-your-diagnosis/tests/nuclear-medicine-scans-for-cancer.html. Zugriff am 1. Juni 2020. 15. Internationale Atomenergie-Organisation (IAEO). Strahlenschutz bei PET/CT-Scans. https://www.iaea.org/resources/rpop/health-professionals/nuclear-medicine/pet-ct. Zugriff am 13. Juni 2020. 16. Society of Nuclear Medicine and Molecular Imaging (Gesellschaft für Nuklearmedizin und molekulare Bildgebung). Informationsblatt: Was ist Nuklearmedizin und molekulare Bildgebung? https://www.snmmi.org/AboutSNMMI/Content.aspx?ItemNumber=5648. Zugriff am 4. Juni 2020. 17. UCLA Health. Häufig gestellte Fragen. https://www.uclahealth.org/nuc/faq. Zugriff am 17. Februar 2020. 18. AIPES Nuclear Medicine Awareness Group (AIPES-Gruppe für Nuklearmedizin). Werde ich im Dunkeln leuchten? http://www.brolbrolbrol.com/NUC/upload/will_I_glow_in_the_dark.pdf.. Zugriff im Feb. 2022. 19. Society of Nuclear Medicine and Molecular Imaging (Gesellschaft für Nuklearmedizin und molekulare Bildgebung). Nuklearmedizin und Strahlenschutz. http://www.snmmi.org/Patients/About/content.aspx?ItemNumber=22909. Zugriff am 1. Juni 2020. 20. AIPES Nuclear Medicine Awareness Group (AIPES-Gruppe für Nuklearmedizin). An wen kann ich mich wenden? http://www.whatisnuclearmedicine.com/Practical-71-Where%20can%20I%20go. Zugriff am 13. Juni 2020. 21. Richtlinien der SNM für Verfahren zur allgemeinen Bildgebung, V6.0. Überarbeitet 2010. Verfügbar unter: https://s3.amazonaws.com/rdcms-snmmi/files/production/public/docs/General_Imaging_Version_6.0.pdf. 22. Internationale Atomenergie-Organisation (IAEO). Prävention einer unnötigen Exposition im Rahmen der nuklearmedizinischen Diagnostik. https://www.iaea.org/resources/rpop/health-professionals/nuclear-medicine/diagnostic-nuclear-medicine/unnecessary-exposure. Zugriff am 13. Juni 2020. 23. Schreuder, N., et al. Drug Saf Case Rep. 2019; 6 (1): 4. 24. Mayo-Klinik. Nuklearer Stresstest. https://www.mayoclinic.org/tests-procedures/nuclear-stress-test/about/pac-20385231. Zugriff am 24. September 2020. 25. Callahan, R. J., Chilton, H. M., Ponto, J. A., Swanson, D. P., Royal, H. D., und Bruce, A. D. Richtlinie für Verfahren mit Radiopharmaka 4.0. J Nucl Med Technol. 2007; 35 (4): 272-275.
